- Start
- Projekt Smart Living
- Steine für Organspende
- Kolumnen
- Pressearbeit
- Nephro Presseschau
- Stichpunkt Dialyse
- Meine Kindheit mit Dialyse
- Dialyse: Hintergründe, Fakten & Erfahrungen
- Organspende & Verantwortung
- Über Spektrum Dialyse
- Mein Weg
- Mittendrin: Dialyse & Alltag
- Thomas Lehn Lebenswerk
- My Net
- Was kostet die Dialyse
- Termine Spektrum Dialyse
- Links
- Kontakt
- Danke
- Für Ärzte
Der Dialyseshunt

Der Dialysezugang - die Lebensader Teil 1.
Warum benötige ich einen Shunt?
Bevor ich zum Thema Shunt komme, stelle ich erst einmal die Frage warum müssen Sie überhaupt an die Dialyse und wozu ist die Behandlung gut...?
Die Nieren sind wichtige Organe Ihres Körpers. Man hat im Normalfall zwei davon. Wissen Sie, welche Aufgaben Ihre Nieren haben...? Die Nieren sorgen dafür, dass Abfallstoffe (Gift) aus dem Körper entfernt werden. Die Nieren holen die Abfallstoffe aus dem Blut, sammeln sie, vermischen sie mit Wasser und scheiden sie als Urin wieder aus. Das Blut des Körpers fließt durch die Nieren. Ungefähr alle 20 Minuten ist Ihr komplettes Blut einmal durch die Niere hindurchgeflossen und wurde dabei gereinigt.
Was ist nun, wenn Ihre Nieren krank werden...? Eine Nierenerkrankung kann unterschiedliche Ursachen haben. Wenn Sie wissen wollen, welche Krankheit Ihre Niere geschädigt hat und sie daher nicht mehr arbeitet, lassen Sie sich dies von Ihrem Dialysearzt erklären. Arbeiten die Niere nicht mehr richtig, schädigt dies Ihren ganzen Körper. Ihr Nephrologe wird Ihnen in diesem Fall zur Dialysebehandlung raten.
"Dialyse - was ist das jetzt eigentlich...?" Zu den wichtigen Aufgaben der Niere gehört, Abfallstoffe, überflüssig Giftstoffe und Wasser aus dem Blut herauszufiltern und über die Niere als Urin auszuscheiden. Wenn die Nieren krank sind, bleiben diese Giftstoffe und Wasser im Köper zurück. Das kann für Sie lebensgefährlich werden und zum Tod führen. Um Sie vor dem Tod zu bewahren, muss Ihr Körper/Blut nun durch die Dialysebehandlung (künstliche Niere) gereinigt werden.
Welche Aufgabe hat die Dialyse...? Die Dialysebehandlung entfernt aus Ihrem Blut, Giftstoffe, überflüssiges Wasser und viele weitere lebensgefährliche Stoffe in ihrem Körper, die sich durch die fehlende Nierenfunktion ansammeln.
Die Dialysebehandlung erfolgt über die Dialysemaschine. An dieser Maschine befindet sich die künstliche Niere. (Bild 1.) Ihr Arzt oder Pflegepersonal zeigt Ihnen die künstliche Niere an der Maschine, wenn Sie wollen. Die künstliche Niere erfüllt nun die Aufgaben, die früher Ihre Nieren erfüllt haben. Das war eine sehr verkürzte Erklärung, warum Sie mit der Dialyse behandelt werden müssen. Das Blut wird, damit die Dialysemaschine es reinigen kann, meist am Unterarm, dem "Shunt" entnommen.
Wozu braucht man einen Shunt...? Wenn die eigenen Nieren wie beschrieben nicht mehr ausreichend arbeiten, muss die Behandlung mit der Dialysemaschine begonnen werden. Bei der Behandlung wird das Blut außerhalb Ihres Körpers gereinigt.
Dazu muss das Blut aus dem Körper heraus- und wieder hineinfließen können. Deshalb wird ein Blutgefäß (Ader) durch Schläuche mit der künstlichen Niere verbunden. Damit dies regelmäßig gemacht werden kann, bekommen Sie operativ ein besonderes Blutgefäß, den Shunt, angelegt.
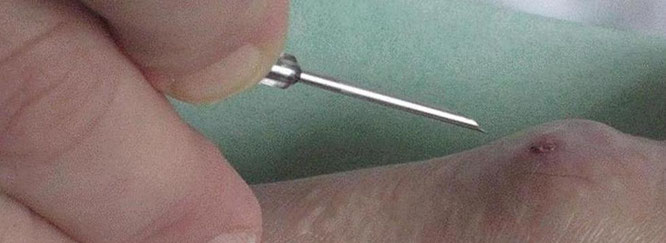
Bei jeder Dialysebehandlung wird der Shunt mit zwei Nadeln punktiert (angestochen). Durch die eine Nadel fließt Blut in den Schlauch hinaus der zur künstlichen Niere führt. Durch die andere Nadel fließt das durch die künstliche Niere gereinigte Blut wieder zu Ihnen zurück. Mit einer normalen Ader ist das nicht möglich, weil sie zu klein ist und zu wenig Blut führt. Die Nadeln, mit denen der Shunt punktiert wird, können bis zu 2,0 mm dick sein. Dicker als eine Kugelschreibermine.
Wie entsteht nun der Shunt operativ...? Der Shunt wird meist an Ihrem Unterarm angelegt. Hier gibt es wie im ganzen Körper viele Blutgefäße. Die großen Blutgefäße heißen Arterie und Vene. In den Arterien fließt das Blut vom Herzen in die verschiedenen Körperteile, zum Beispiel in die Hände. (Bild 2.) In den Venen fließt das Blut wieder zum Herzen zurück.
Bei der Shunt-Operation wird unter der Haut eine der Venen mit einer der Arterien vom Chirurgen verbunden. (Bild 3.) Nach dem Eingriff fließt das Blut nun direkt von der Arterie in die Vene und nicht erst durch die Hand wie in den anderen Adern. In diese Vene fließt jetzt mehr Blut und es erhöht sich der Blutdruck im Gefäß. Dadurch erweitert sich das Gefäß und bildet sich so aus, dass es mit der dicken Nadel punktiert werden kann.
Schon zehn bis vierzehn Tage nach der Operation kann man den Shunt deutlichen unter der Haut fühlen. Wenn Sie Ihr Ohr an den Shunt halten, hören Sie, wie das Blut mit einem schwirrenden Geräusch durch die Vene fließt.
Wenn Sie z.B. Rechtshänder sind, wird der Shunt meist am linken Arm angelegt. So können Sie während der Dialyse gut ein Buch lesen, schreiben, den Laptop bedienen oder essen und trinken. Bei Linkshändern ist es natürlich umgekehrt. Ist jedoch die Gefäßsituation am gegenüberliegenden Arm so schlecht, muss die Operation am jeweils anderen Arm gemacht werden.
Um festzustellen wie gut die Gefäße (Arterie und Vene) im Arm sind, werden sie idealerweise, mit einer CO2 Untersuchung in Verbindung mit einem CT vorgenommen. (Bild 4.) Die CO2 Untersuchung belastet Ihre bereits geschädigten Nieren nicht so wie eine CT-Untersuchung mit normalem Kontrastmittel. Eine normale Ultraschalluntersuchung (Bild 5.) gibt keinen genauen Überblick über die Gefäße.
Bei der CO2 Darstellung, kann sehr genau geplant werden, wie viele Shunts evt. an einem Arm möglich sind. Diese Möglichkeit der Gefäßdarstellung betrifft Patienten, die kurz vor der Dialyse stehen oder Patienten die nierentransplantiert sind.
Bei der CO2 Untersuchung wird, wie beim Blutabnehmen eine Nadel in den Arm gestochen. Über diese Nadel wird mit Kochsalz das CO2 Gemisch in den Arm gespritzt. Sie empfinden dabei keine Schmerzen. Im Arm entwickelte sich dann ein Blubbern. So als wäre im ganzen Arm Mineralwasser. Bei der CT-Aufnahme kann ein unangenehmes Druckgefühl entstehen, wenn der Arm zu besseren Darstellung der Gefäße mittels einer Blutdruckmanschette wenige Minuten gestaut wird.
Dieses Verfahren gibt es nicht so oft in Deutschland. Im Saarland bietet die spezielle Untersuchung z.B. das Knappschaftskrankenhaus in Sulzbach an. Die Aufnahmen zeigen eine klare Definierung von Arterien und Venen. Mit den Bildern kann der Chirurg genau planen, wo er Ihren Shunt anlegt und wie viele am Arm möglich sind. Ein Shunt hält trotz aller Vorsicht leider nicht ewig.
Nach der Gefäßdarstellung wird die Shunt-OP durchgeführt.
Vor der Operation wird der für die Op vorgesehene Arm entweder mit einer Spritze betäubt oder man bekommt eine Narkose. Das hängt vom Chirurgen und Ihrer Gesundheit ab. Von der Operation spürt man nichts. Der Arzt macht mit einem Skalpell, an der vorgesehenen Stelle, einen feinen Schnitt. So kommt er an die Blutgefäße. Die Vene näht er dann, wie schon kurz beschrieben, mit einer dünnen Nadel an die Arterie an (Bild 3.). Manchmal wird der Vorgang als etwas unangenehm empfunden. Es tut aber nicht weh. Anschließend näht der Arzt den Schnitt wieder zu und legt einen Verband an. Nach der Operation kann es noch 2-3 Tage leicht schmerzen. Hierfür kann man ein Schmerzmittel bekommen. Nach ca. 10 Tagen ist die Narbe verheilt und die Fäden können gezogen werden.
Etwa vier bis sechs Wochen nach der Operation ist der Shunt soweit fertig ausgebildet. Jetzt sollte er gut punktierbar sein. Zudem fließt jetzt soviel Blut durch, dass in kurzer Zeit viel Blut mit der künstlichen Niere gereinigt werden kann. Der Shunt ist so, durch die Verbindung einer Arterie mit einer Vene unter der Haut entstanden. Er ist sozusagen Ihre Lebensader wie früher die Nabelschnur.
Nicht jedes Krankenhaus ist geeignet für diese Operation. Sie sollten kritisch nachfragen, wie viele Operationen die Klinik jährlich vornimmt. Eine Fachklinik mit Erfahrungswerten sollte mindesten 200 Shunt-Operationen im Jahr leisten. Verfügt die Klinik nicht über die entsprechende Erfahrung, kommt es auf den Chirurgen an. Fragen Sie, wie lange er schon Shunts operiert. Nicht wie lange er schon Gefäßchirurg ist. Gefäßchirurgie und Shuntchirurgie hängen zwar eng zusammen, müssen aber als zwei Fachgebiete unterschieden werden. Ein guter Chirurg leistet ebenfalls jährlich mindestens 200 Shunt-Operationen und verfügt über weit 100 Techniken, diese Operation erfolgreich vorzunehmen.
Ich hoffe ich konnte Ihnen die Thematik, sowie die Notwendigkeit einer Shunt-Operation etwas verdeutlichen.
Der Dialyseshunt - die Lebensader der Dialysepatienten Teil. 2
Denken Sie mal zurück, als sie z.B. die letzte Waschmaschine gekauft haben, den letzten Staubsauger, das letzte Auto, oder auch den Hausarzt gewechselt haben. Als Sie Waschmaschine, Staubsauger oder Auto gekauft haben, haben Sie sicherlich Vergleiche angestellt und Angebote eingeholt und sich über die Leistung informiert. Mit Sicherheit war das beim Autokauf so. Keiner kauft doch die Katze im Sack. Den Hausarzt haben Sie im Laufe ihres Lebens sicher auch schon gewechselt. Bei der Suche nach einem neuen Arzt haben Sie sich vor dem Wechsel über die Qualität des Arztes informiert. Nach dem Motto: „Nur nichts dem Zufall überlassen!“
Das vorgezeichnete Handeln ist nachvollziehbar. Was ich jedoch nicht verstehe, ist, dass Dialysepatienten, bei der Anlage ihrer „Lebensader Shunt“, von dessen Qualität das eigene Leben abhängig ist, keine Vergleiche einholen und sich informieren. Viele gehen ohne große Gegenwehr zum Gefäßchirurgen, den der Dialysearzt oder die Klinik vorgibt. Patienten vertrauen ohne kritisch zu hinterfragen ihr Leben sowie ihre Lebensqualität den Ärzten an. Die Divise lautet: „Wird schon richtig sein, wenn der Doktor mich dahin schickt!“ Eine Einstellung, bei der sich mir die Haare sträuben. Gerade im Blick auf jüngere Patienten, die noch Jahrzehnte Dialyse vor sich haben.
Daher muss ich, mit bundesweitem Überblick über die Behandlungsqualität widersprechen! In den letzten Jahren hat das Angebot an shuntchirurgischen Angeboten in Kliniken, stark zugenommen. Seither beobachtet man, dass viele Patienten bei Shuntanlagen, häufig nachoperiert werden müssen, bis dieser Dialyse tauglich ist. Die Situation beobachtet man nicht nur, sondern hört sie von Patienten sowie Pflegepersonal.
Als Patientenberater hat man gegenüber den Patienten eine gewisse Verantwortung. Die ich, um es deutlich zu sagen, beim Thema Shunt verschieden Ärzten absprechen möchte. Hätten Sie diese, würden sie ihre Patienten vor bestimmten Operationssälen im Land schützen und nicht hinüberweisen. Sie würden ihre Patienten dann gleich zum Fachmann mit Erfahrung schicken, wo man genau weiß hier passieren die wenigsten Zwischenfälle. Ortsnah mit Familienanbindung mag für den Patienten angenehm sein, aber nicht immer die beste Wahl bei schwieriger Gefäßsituation.
Ich vertrete die Meinung, dass eine Klinik die weniger als 100 Shuntoperationen im Jahr vornimmt, diese lebenswichtige Leistung, nicht anbieten dürfte. Ich nehme mal mein Bundesland das Saarland als Beispiel. Im Saarland gibt es aktuell ca. 1300 Dialysepatienten. Patienten, die alle schon mit einem Dialysezugang Katheter oder Shunt versorgt sind. Im Jahr kommen ca. 200 neue Patienten hinzu. Mir sind im Saarland acht Kliniken bekannt, die in ihren gefäßchirurgischen Abteilungen, auch Shuntchirurgie anbieten. Das bedeutet gleichzeitig, dass in keiner Klinik 100 Shunts angelegt werden können. Es gibt weit über 100 verschiedene Operationstechniken einen Shunt anzulegen. Wie hoch mag da die Erfahrung sein, wenn in einer kleinen Klinik ein solch chirurgischer Eingriff stattfindet?! Geht man zudem davon aus, dass nicht alle Operationen vom gleichen Arzt ausgeführt werden. Ich denke, selbst der Chirurg würde bei einer einfachen Blindarm Op, zum Kollegen mit der größten Erfahrung gehen.
So bin ich z.B. im Fall des Saarlandes der Meinung, dass man zum Wohle der Patienten, ein Shuntkompetenzzentrum schaffen sollte. Eine Stelle, wo alle Eingriffe in dem kleinen Land stattfinden. So wie es z.B. in diesem Jahr an der Uniklinik Homburg in Vorbildfunktion entstanden ist (Bericht in Ausgabe Nr. 2-2016). Das erkennt auch als Beispiel die Politik. Zitat aus der Saarbrücker Zeitung vom 10.12.2016 da heißt es Zitat: "Natürlich geht es darum die bestmögliche Behandlung der Patienten zu erzielen. Wenn eine Klinik nur eine handvoll Fälle einer bestimmten Krankheit/Eingriff im Jahr hat, ist es besser, an jene Häuser zu überweisen, die mehr davon verstehen." Der Gemeinsame Bundesausschuss legte schon lange Qualitätskriterien fest, die eine Mindestmengenreglung bei Eingriffen vorgeben. Darauf beruhend, sollte in kleinen Bundesländern "ein" zentrales Kompetenzzentrum, zum Wohle der Dialysepatienten für Shuntchirurgie, geschaffen werden.
Schaut man in die überregionalen Shuntkompetenzzentren wie Offenburg, Wiesbaden, Hüls, usw., wo Spezialisten für diesen Eingriff sitzen, stellt man fest, dass da an die 2000 solcher Operationen jährlich vorgenommen werden. Da sind dann wirklich Spezialisten anzutreffen. Gerade für ältere Patienten mit schwieriger Gefäßsituation mit Arterienverkalkung durch das Krankheitsbild der Diabetes verursacht, wäre die überregionale Adresse die beste Anlaufstation. Hier sind zum Beispiel vielfache Nachoperationen, die in kleinen Krankenhäusern häufiger sind, selten.
Gerade mit diesem Hintergrund befürworte ich, wann immer ich gefragt werde, den Weg in ein überregionales Zentrum. Viele Patienten dankten es mir auch schon, nach dem sie zahlreiche vergebliche Operationen vor Ort hinter sich hatten. Die Aussage, die ich auf allen Kommunikationswegen danach immer höre, ist: "Warum hat mein Arzt mir diese Adresse nicht gegeben...?!" Mir bleibt dann leider immer ein Schweigen/ Schulterzucken.
Fragen Sie kritisch nach, es ist Ihr Leben und der Arzt ist Berater kein Befehlshaber! Eine Nierenerkrankung bedeutet zudem nicht den Verlust des selbstständigen Denkens!
Weitere Informationen zum Thema Shunt finden Sie zudem auch im Internet unter www.dialyseshunt.com

Die Shuntpflege
Nach dem Sie nun erfahren haben, warum Sie einen Shunt benötigen, wozu er gut ist und wie Sie einen guten Chirurgen finden, erfahren Sie nun etwas zum Thema Shuntpflege. Für die Shuntpflege gibt es zwar etliche Vorgaben, aber kein Allgemeinrezept. Die Pflege sollte jedem Shunt individuell angepasst werden. Den jeder Shunt ist sozusagen ein Unikat. Gleichwohl versuche ich Ihnen hier ein paar allgemeine Pflegetipps, zu vermitteln.
Da Ihre Nieren nicht mehr arbeiten, ist der Shunt nun Ihre Lebensader. Er stellt die Voraussetzung, dass Sie mit der Dialyse behandelt werden können. An den dialysefreien Tagen sollten Sie selbst der Anlage Aufmerksamkeit schenken und sie pflegen. So tragen Sie selbst das Notwendige zur Shuntentwicklung und zu einem langjährigen Gebrauch bei.
Nach der Shuntoperation beginnt schon in der Klinik, die Shuntpflege. Das geschieht ungefähr in folgenden Abläufen: Das Pflegepersonal hört den Shunt ab, der Arzt kommt zur Wundkontrolle und der Verband wird gewechselt. Überdies sollte in den ersten Tagen der Arm hochgelagert werden, damit er nicht zu sehr anschwillt. Eine leichte Schwellung in der Anfangszeit ist meist normal. Sind die Fäden nach ca. 10 Tagen gezogen, kann man langsam mit dem Gefäßtraining beginnen. Ebenso sollte man den Shunt mit einer Salbe/Creme pflegen. Nur nicht an Dialysetagen, da dann eventuell das Pflaster zur Nadelbefestigung nicht mehr haftet!
Was ist Gefäßtraining ...? Mit dem Gefäßtraining trainiert man gezielt die Venen des Shunts, damit sie sich erweitern. So sind sie gut zu punktieren und man beugt schmerzhaften Fehlpunktionen vor. Das Trainingsgerät stellt z.B. ein kleiner Gummiball dar. Dieser wird in die Hand genommen und pumpent immer wieder zusammengepresst. Zu vor sollte man noch eine Blutdruckmanschette am Oberarm anlegen und diese auf ca. 60 mmHg aufpumpen. Man kann auch ohne Manschette trainieren nur ist es dann nicht so effektiv. Wie hoch Sie die Manschette aufpumpen sollen/dürfen, erklärt Ihnen der Chirurg oder das Dialysepersonal. Die Übung sollte zu Anfang ca. 10-mal täglich für ca. fünf bis zehn Minuten durchgeführt werden. Diese Übung ist auch eine gute Vorbereitung vor einer Shunt-Op. Für einen Klinikbesuch oder vor einer Operation ist es dringend wichtig, die Ärzte und Krankenschwestern im Krankenhaus zu informieren, dass am Shuntarm kein Blutdruck gemessen werden darf! Das Wissen fehlt oft, da Shunts in den normalen Operationssälen keine Routine darstellen.
Hören Sie selbst täglich Ihren Shunt ab. Der Shuntspezialist Prof. Krönung aus Wiesbaden drückt es so aus: "Lauschen Sie täglich Ihre Shuntmelodie." Dazu genügt das eigene Ohr oder besorgen Sie sich ein Stethoskop. Sollten sie dabei eine Veränderung feststellen, informieren sie umgehend Ihren Dialysearzt. Ein ungewohntes Pfeifen kann z.B. ein Anzeichen einer Engstelle (Stenose) sein, die dem Shunt in seiner Funktion schaden kann. Ebenfalls kann eine starke Belastung, schweres Heben, Krafttraining uvm. Ihren Shunt beschädigen. Wenn Sie im Garten oder mit Maschinen arbeiten, sollten Sie einen Shuntschutz anlegen. Eine Verletzung kann lebensgefährlich werden. Denn über das Gefäß geht bis zu 800mil Blut in der Minute verloren. Bei so einer Verletzung sollten Sie oder ein Helfer die Hauptader unter der Axel Abdrücken und umgehend den Notarzt verständigen. Die Gefahr einer Verletzung zu vermeiden, zählt zu einem der wichtigsten Aufgabe der Shuntpflege. Das richtige Verhalten bei Komplikationen sollte Ihnen in der Klinik wie in der Dialyse vermittelt werden. Manche Dialyseeinrichtungen haben hierzu speziell geschultes Personal. Fragen Sie in Ihrer Praxis nach.
Zur Shuntpflege gehört auch die ordnungsgemäße Hygiene! Die konsequente Einhaltung ist die entscheidende Vorbeugemaßnahme zur Verhinderung einer Shuntinfektion. Achten sie vor der Punktion immer auf eine ausreichende großflächige Hautdesinfektion. Das ist sehr wichtig! Den Arm zuvor mit Wasser und Seife zu waschen ist ebenfalls nicht schädlich. Eine Shuntinfektion kann für Sie lebensgefährlich werden. Während der Punktion sollten weder vom Personal noch von Ihnen geredet, geniest oder gehustet werden. Punktiert das Personal nicht mit Handschuhen, sollte auf ausreichende Händedesinfektion geachtet werden. Für die Punktion einer künstlichen Ader (Kunststoffprothese) wird empfohlen, mit sterilen Produkten (Unterlagen, Handschuhen, Mundschutz) zu arbeiten. Achten Sie auf die Punkte, es geht um ihr Leben. In der täglichen Dialyseroutine können sich Fehler einschleichen. Daher ist auch Ihre Aufmerksamkeit in den Abläufen gefragt.
Sollten Sie zu Hause oder am Wochenende Ihren Shunt nicht mehr hören oder fühlen informieren Sie sofort Ihren Dialysearzt! Das ist eine absolute Notfallsituation! Sollten Sie z.B. Ihren Arzt am Wochenende nicht erreichen, fahren Sie zur Klinik, wo Ihr Shunt operiert wurde.
Von ärztlicher Seite sollte dem Shunt automatisch hin und wieder Aufmerksamkeit geschenkt werden. Dazu zählt; in regelmäßigen Abständen eine Ultraschalluntersuchung durchzuführen sowie die Shuntentwicklung per Foto zu dokumentieren. Jedoch sind die Ärzte teils ziemlich zäh bei den regelmäßigen, Ultraschalluntersuchungen. Da es den Zeitplan in der Praxis belastet. Untersuchungen erfolgen so meist nur bei vorliegender Problematik und nicht zur Früherkennung. Sprechen Sie Ihren Arzt ruhig öfter darauf an, auch mit der Gefahr, dass sie ihn nerven.
Fassen wir die Shuntpflege zusammen:
1. Nach der Operation - regelmäßige Wundversorgung und Verbandswechsel nach Vorgabe des Shuntchirurgen.
2. Hochlagerung des Arms nach OP um einer Schwellung des Shuntarms entgegenzuwirken.
3. Regelmäßige Funktionskontrolle durch das Personal in der Klinik und der Dialysepraxis.
4. Den Shunt selbst kennenlern: Abhören, Abtasten und Ansehen.
5. Hygiene einhalten.
6. Bei Problemen sofort den Dialysearzt informieren auch am Wochenende und in der Nacht.
7. Die Entwicklung des Shunts per Ultraschalluntersuchung und Fotografie durch das Dialysezentrum dokumentieren.
Wenn Sie selbst auf diese Dinge achten, tragen Sie von Ihrer Seite Ihr bestmögliches dazu bei, damit Ihr Shunt lange funktionieren kann.
Die fünf Punktionsarten des Dialyseshunts - Mit der richtigen Strategie den Shunt schützen und entwickeln
Bei einem Onlinekongress der „Interdisziplinären Arbeitsgemeinschaft Dialysezugang e.V. (IAD)“, war eines der Themen die Shunt-Erst-/und Neuanlage bei Dialysepatienten. Vor der Erstanlage ist eine genaue Planung der Operation von größter Wichtigkeit. In den speziellen Shunt-Kompetenzzentren (Shuntchirurgien) geschieht diese Planung per Ultraschall und teils mit CO2 (ohne Kontrastmittel) und mit Gefäßdarstellungen (Angiografie) an beiden Armen. Mit Hilfe dieses Bildmaterials erfolge schon vor der Erst-OP eine Lebensplanung des Dialyse-Shunts. In einer Karte wird festgelegt, an welchen Stellen am Arm und wieviele Shuntanlagen, möglich sind. Die Zusammenarbeit zwischen Shuntchirurgie, Radiologie, Anästhesie sowie Nephrologie und Pflegepersonal, vor, während und nach der Operation, ist ein wesentlicher Faktor, der zum Gelingen beiträgt. Nur dann kann sich der Shunt des Patienten bestmöglich entwickeln und lange erhalten werden. Er ist neben einer Katheteranlage im Halsbereich, die Lebensader/Nabelschnur, um mit der lebenserhaltenden Dialysemaschine verbunden werden zu können.
Der Dialyseshunt sollte im Idealfall bei einer GFR (glomeruläre
Filtrationsrate = Parameter der Nierenfunktion) um < 20 angelegt werden. Die Gefäße des Shunts benötigen Zeit, um sich zu entwickeln. Legt man den Shunt rechtzeitig an, steht er
im Idealfall bei der Erstdialyse, mit guter Funktion zur Verfügung. Dem Patienten bleibt so ein Katheter, der immer auch eine Entzündungsquelle darstellt, erspart. Ist die vorgenannte GFR
erreicht, oder bereits unterschritten, sollte der Patient das Gespräch mit dem Nephrologen suchen und sich von ihm neben dem bevorzugten Krankenhaus mit Gefäßchirurgie und Anbindung an die eigene
Dialysepraxis/Klinik auch Adressen von Spezialkliniken der Shuntchirurgie nennen lassen. Der Weg zu solchen Spezialisten ist meist weit und der Kampf mit der Krankenkasse zwecks
Fahrtkostenübernahme vorprogrammiert, lohnt sich aber besonders für jüngere Patienten. Denn oft ist mit einer Operation in den kleineren
Gefäßchirurgien, denen es verständlicherweise an Know-how und Erfahrung fehlt, noch nicht das Ziel eines guten Shunts erreicht. Erhält man keine zufriedenstellende Aussage oder gar Unterstützung
vom Nephrologen bei der Auswahl der bevorzugten Einrichtung, kann man sich auch bei der Selbsthilfe vor Ort informieren. Hier erhält man meist Informationen aus gelebter Erfahrung im nahen
Umfeld. Über den Bundesverband Niere e.V. erhält man Kontaktadressen zur Selbsthilfe
in seiner Nähe. Ist genügend Zeit, sollte man sein Recht auf Zweitmeinung wahrnehmen und sich im Anschluss für die Klinik/den Arzt, in die/den man das größte Vertrauen setzt, entscheiden.
Ist der Shunt dann angelegt, darf er nach ca. 6 bis 8 Wochen punktiert werden. Seine Ausbildung/Entwicklung ist danach aber noch nicht abgeschlossen und muss weiterhin fortgesetzt werden. Die Erst- sowie die Folgepunktionen, sind für die Patienten in der Regel eine große psychische Belastung. Daher ist es wichtig, dass das medizinische Team dem Patienten die Angst nimmt, oder zumindest erträglicher macht. Hierbei besteht nicht nur eine große medizinische Verantwortung, sondern ebenso auch eine menschliche.
Die Shuntentwicklung obliegt in allen Punkten der medizinischen Crew. Das Team muss den neuen Shunt
genau erkennen/ bzw. kennenlernen und die künftige Shuntentwicklung besprechen und umsetzen. Um eine möglichst große Punktionsstrecke zu realisieren, sollten Anfangs bestenfalls die
Teammitglieder mit der größten Erfahrung agieren. Fehlpunktionen sind oft nicht nur schmerzhaft, sondern können Patienten auch schnell verängstigen und damit künftige Punktionen
erschweren. Daher ist
eine emotionale Fürsorge im Ablauf sehr wichtig. Jeder neue Punktionsvorgang, sollte immer mittels einer Punktionsanamnese (durch Tasten wie breit ist der Shunt wie tief liegt er, wie muss der
Punktionswinkel gesetzt werden, wie verläuft er) zukunftsorientiert bewertet werden. Nur so kann in der Gemeinschaftsarbeit der Praxis, die Grundlage für eine lange Funktionstüchtigkeit des
Gefäßzugangs erfolgen. Zum Patienten gehen, den Shunt desinfizieren und schnellstmöglich punktieren, wäre hier sicherlich die falsche Vorgehensweise.
Fragen Sie ruhig das Personal, mit welchen der nachgenannten Techniken sie Ihren Shunt zu punktieren gedenken und welches Ziel damit für die Zukunft verfolgt wird? So lernen auch Sie Ihren Shunt kennen und können, z.B. während einer Urlaubsdialyse, zielsicher informieren. Es ist keinesfalls verboten, als Patient im eigenen Interesse mitzudenken und zu lernen, sondern Ihr gutes Recht!
Achten Sie mit darauf, dass vor jedem Dialysebeginn die Funktion des Shunts überprüft wird. Im Falle eines Shuntverschlusses, soll so vermieden werden, dass in eine funktionslose Anlage gestochen wird. Diese einfache Funktionskontrolle können Sie auch selbst übernehmen. Legen Sie die Hand auf und fühlen Sie, ob der Dialyseshunt noch „schwirrt“, oder halten Sie sich ihn einfach ans Ohr und lauschen, ob die „Shuntmelodie“ (Rauschen) noch zu hören ist.

Wie zuvor bereits erwähnt, nachfolgend nun die fünf Punktionsarten und ihre Unterschiede:
1. Strickleiterpunktion
2. Arealpunktion
3. Knopflochpunktion
4. Retrograde Punktion/Gegenstrompunktion - Dies ist keine eigene Art, sollte aber erwähnt werden.
5. Die POCUS-Punktion
1. Strickleiterpunktion
Hierbei wird der Shunt auf seiner vollständigen Gefäßlänge punktiert. Stellen Sie sich ein kleines Stück Gartenschlauch als
Gefäß vor, in denen Sie, wie nach dem Vorbild der Strickleiter, mit einer Nadel über die ganze Strecke hineinstechen. Schließen Sie nun den Schlauch ans Wasser an, sprüht er gleichmäßig und
stabil aus den Löchern. So werden auch die Punktionskanülen von Mal zu Mal um einige Millimeter oberhalb der letzten Einstichstelle am Shunt weiterverrückt und gestochen. Nach einer gewissen Zeit
weitet sich das Gefäß auf voller Distanz gleichförmig aus und wird immer besser für alle im Team zu punktieren. Das Narbengewebe verteilt sich auf den gesamten Shuntbereich, in der Folge kommt es
so auch zu geringeren Gestaltungen von Aneurysmen (Aussackung des Shuntgefäßes). Für den Patienten bedeutet dies auf
die Zukunft gerichtet, weniger schmerzhafter Fehlpunktionen. Jedoch ist diese Art zu Anfang quälender und daher bei den Patienten nicht sehr beliebt. Die Leiden kann man jedoch durch das
Auftragen einer betäubenden Creme (z.B. Emla Creme) bereits im Vorfeld der anstehenden Dialysebehandlung (also beispielsweise noch zu Hause) stark abmildern.
Vorteile:
- Der Shunt bildet sich auf der gesamten Gefäßstrecke gleichmäßig aus
- Der räumliche Abstand sowie
längere Intervalle zwischen Punktionen an gleicher Stelle reduzierten die Gefahr einer Shuntinfektion.
- Es bildet sich eine lange Punktionsstrecke
- Es kommt zu weniger Stenosen und Aneurysmen
- Bei einem Kunstoffshunt führt die Technik zu einer gleichmäßigen Materialbelastung und so zu längerer Funktionsdauer
Nachteil:
- Die Punktion ist möglichweise schmerzhafter, da immer neue Stellen mit aktiven Nerven punktiert werden.
2. Arealpunktion
Bei dieser Methode wird arteriell (untere Punktionsstrecke) als auch venös (obere Punktionsstrecke) immer wieder im gleichen Umfeld (Kreis) punktiert. Anstatt die gesamte Shuntlänge auszunutzen, wird jeweils nur eine Strecke von ca. 2 – 3 cm genutzt. Nehmen wir als Beispiel wieder unseren Gartenschlauch. Stechen wir hier immer wieder vermehrt an zwei Stellen mit einer Nadel hinein, wird er an diesen Stellen instabil. Schließen wir ihn nun ans Wasser an, entstehen an den Stellen zwei Sprühfontänen. So läuft dies auch im Shunt, der einen hohen Druck/Blutfluss besitzt. Daher weitet sich das Gefäß an diesen Stellen nach einer Weile aus und bildet Aneurysmen, in denen sich Thromben bilden/festsetzen können. Diese bergen die große Gefahr, den Shunt zu verschließen, welches infolgedessen operativ behoben werden muss. Da man immer im gleichen Abschnitt punktiert, ist der Vorgang nach einer gewissen Zeit für den Patienten nicht mehr schmerzhaft und der Shunt für das Personal einfacher zu punktieren. Beide Seiten sind glücklich. Jedoch sollte diese Technik aus den vorgenannten Gründen nicht zur regelmäßigen Anwendung kommen. Sie wird jedoch vor Angst von Fehlpunktionen und Schmerzen leider zahlreich eingesetzt und vom Patienten oftmals favorisiert.
Diese Punktionstechnik besitzt andererseits aber dennoch in bestimmten Fällen, bei sicherer Anwendung, auch einige Vorteile. Mit ihr ist es z.B. möglich, Stenosen gezielt über einen längeren Zeitraum durchlässiger zu machen, oder gar zu beseitigen sowie tief liegende Shunt-Venen nach oben zu punktieren. Wie beschrieben, dehnt und erweitert sich das Gefäß an den Stellen aus, diesen Positiveffekt kann man sich hier zu nutzen machen. Erfahrenes Personal, kann den Patienten so unter umständen (je nach Schwere der Problematik), vor Krankenhausaufenthalten, Operationen oder Katheteranlagen bewahren. Für Kunststoff-Shunts (Coretex/ PTFE. Polytetrafluorethylen-Shunt) ist diese Punktions-Variante allerdings ungeeignet.
Vorteile:
- Weniger Fehlpunktionen
- Es besteht die Chance, ohne OP eine Stenose zu beseitigen, oder beispielsweise tiefliegende Shunt-Venen hoch zu punktieren.
Nachteile:
- Entwicklung von Stenosen und Aneurysmen
- Es kann sich leichter eine Shuntinfektion bilden
- Bildung von verwundbarer und verletzlicher dünner Haut, mit starker Blutungs-/und dadurch in Kürze (unter 15 Minuten), ohne schnelle Hilfe, Todesgefahr
- Neigung zur Ausbildung von Wandthrombosen, die zum Shuntverschluss führen können
- Zerstörung der Gefäßwandstruktur
- Die Funktionsdauer des Shunt ist verkürzt.
- Ungeeignet für Kunststoffshunts.
3. Knopflochpunktion
Für die Knopflochpunktion wählt man bis zu drei konstante Stellen am Gefäß, sowohl im arteriellen als auch im venösen Bereich aus. Diese werden im Wechsel benutzt. Hier muss immer wieder der gleiche Stichkanal getroffen werden. So bildet sich mit der Zeit ein sogenannter Narbenzylinder, wodurch die Nadel immer im gleichen Winkel ins Gefäß kommt. Hier würde unser Gartenschlauch als Beispiel an nur wenigen Löchern sprühen und wäre ansonsten sehr stabil. Für diese Handhabung gibt es auch spezielle Nadeln (Buttonhole-Kanülen). Die Metode ist jedoch fast nur für die Selbstpunktion geeignet. Denn es steht nie das gleiche Personal zur Verfügung. Vor dem Ablauf muss hier auch hygienisch korrekt gearbeitet und der Wundschorf, der ein idealer Nährboden für Keime bildet, entfernt werden. Gelangt er in den Stichkanal, könnte sich in der Folge eine Infektion bilden.
Selbstpunktion bedeutet, dass Sie den Ablauf unter Anleitung durch erfahrenes Personal erlernen und im Zentrum danach selbst durchführen. Schauen Sie bei Interesse dem Personal während ihrer Tätigkeit genau auf die Finger und überlegen Sie, ob Sie sich dies selbst zutrauen würden. Beantworten Sie diese Frage mit Ja, sprechen Sie Ihren Dialysearzt darauf an. Es gibt viele Dialysepatienten, die diese Selbstpunktion praktizieren. Ein großer Vorteil dabei ist, denn egal wo Sie die Dialyse durchführen, Ihr Punkteur (Sie) ist immer dabei! Sie haben so nicht nur weniger Schmerzen, sondern reduzieren die Fehlpunktionsrate auf fast 0 %. Was dem Shunt sehr gut tut! Für Kunststoff Shunts ist auch diese Variante ungeeignet.
Vorteile:
- Schmerzfreie Punktion
- Fehlpunktionen von fast 0 %
- Gut bei kurzen Punktionsstrecken
- Shuntschonend
Nachteile:
- Hohes Infektionsrisiko bei nicht beachten von Hygienevorgaben
Verteilung der Punktionstechniken
Die Anwendung der verschiedenen Punktionstechniken verteilt sich wie folgt: Strickleiter Punktion 19,4 %, Arealpunktion 29,0 %, Knopflochpunktion 9,7 %, Mischanwendung 41,9 %.

4. Retrograde Punktion – Gegenstrompunktion (gegen den Shuntfluss)
Das Verfahren wird bei der Ausführung, mit einer der drei vorgenannten Varianten durchgeführt. Es ist keine eigene Technik. Man nutzt diese Metode dann, wenn die Strecke des Gefäßes recht kurz ist und die Nadelspitzen zu eng beieinanderliegen sowie bei Engstellen (Stenosen) die den Abfluss im Gefäß behindern. Bei einer zu kurzen Distanz der Nadeln im Shunt besteht die Gefahr einer Rezirkulation (Wiedereinströmung). Rezirkulation bedeutet, dass das durch die Dialysemaschine schon gereinigte Blut, welches von der Maschine in den Körper zurückgeführt wird, von der arteriellen Nadel zum Teil erneut angesaugt wird. Dies führt dazu, dass über die gesamte Dialysezeit qualitativ weniger Entgiftung erfolgt, da ein Teil des bereits gereinigten Blutes unaufhörlich, durch Rückstau, in den Dialysekreislauf zurückgelangt, und somit effektiv in der Summe weniger Blut gereinigt wird. Stellen Sie sich hierzu erneut das Stück Gartenschlauch vor. Wenn Sie diesen leicht abknicken, staut sich das Wasser nach hinten, weil der Abfluss gestört ist. Diese Situation macht sich mit der Zeit an den Blutwerten (höheres Phosphat, Kalium usw.) bemerkbar. Bei solchen Effekten sollte man immer auch an Probleme im Shunt (Zufluss-/Abfluss Stenose) denken. Viele Dialysemaschinen besitzen die Funktion der Rezirkulationsmessung. Das Dialysepersonal kann darüber Auskunft geben und diese Messung, falls die Maschine über die Funktion verfügt, einfach (3 Sek) per Knopfdruck durchführen. Erkennt man eine solche Problemstellung, wendet man die Gegenstromtechnik an. Dabei werden beide Nadeln in unterschiedliche Richtungen gestochen. Eine Nadel mit der Spitze in Richtung Handgelenk, die andere zum Oberarm. Man kann jedoch nur die arterielle Nadel (untere Nadel) retrograd (gegen den Fluss) punktieren. Empfohlen wird jedoch immer die antegrade Punktion, also mit dem Fluss. Man macht dies, um die "kurze" Punktionsstrecke besser ausnutzen zu können oder bei bekannt niedrigem Shuntfluss (Shuntvolumen) und dem Risiko der Rezirkulation, falls die Kanülenspitzen zu eng beeinander liegen entgegen zu wirken. Da ein niedriger Shuntfluss immer eine Ursache hat, hilft die retrograde Punktion der Arterie nur für Einzeldialysen zur Vermeidung oder Verringerung der Rezirkulation, ändert aber nichts an dem Problem das chirurgisch beseitigt werden sollte. Diese Nadelpositionen haben keine negativen Auswirkung auf den Shunt und seine Lebensdauer.

Vorteile von POCUS
- Textfeld: Beurteilung Reifezustand (Durchmesser der Shuntvene)
- Punktion auch tief liegender Shuntvenen (tiefer als 6 mm) möglich,
- Punktion von Shuntvenen mit geringem Durchmesser (<5 mm) durchführbar,
- Erkennen und Vermeiden nicht geeigneter Punktionsstellen, z.B. bei naheliegender Arterie
- Vermeidung der Arealpunktion durch Erkennen neuer Punktionsbereiche
- Frühpunktion neu angelegter Shunts (in den ersten 14 Tagen nach operativer Anlage)
- Vermeidung von Dialysekatheter als Überbrückung
- Darstellung der POCUS Punktion Schwierige Punktionen werden bei POCUS vom Personal nicht mehr als schwierig wahrgenommen.
- Nahezu keine Fehlpunktionen beim Beherrschen der POCUS-Punktion im Dialysezentrum
Fazit:
Der Shunt ist einer extremen „Wiederverwendung ausgesetzt (ca. 350-mal pro Jahr bei 3 Dialysen, wöchentlich). Daher sollte mit der Lebensader von allen Seiten gewissenhaft umgegangen werden. Eine adäquate Shuntentwicklung kann zahllose Shuntkomplikationen vermeiden. Hierbei kommt dem medizinischen Team, eine sehr große Verantwortung zu. Einfach nur an einer vermeintlich guten Stelle hineinstechen und bei Bedarf korrigieren, wie bei der Blutabnahme beim Hausarzt, ist für Patienten auf lange Sicht ein unheilvolles Handeln.
Nicht alle Punkteure kommen mit jedem Shunt gleich gut zurecht. Dies führt hin und wieder für den Patienten zu schmerzhaften Komplikationen wie z.B. Blutergüssen bis schlimmstenfalls hin zum Shuntverschluss. Eine verantwortungsvolle Pflegekraft ruft nach einer Fehlpunktion einen Kollege*in und führt so dem Shunt durch unendliches Korrigieren der Nadel, keine unbemerkten Verletzungen zu. Es liegt auch am Patienten, Personal, von dem er aus Erfahrung weiß, der/die kommt mit seinem Shunt nicht gut zurecht, abzulehnen um jemanden zu verlangen der besser passt. Das Recht dazu hat jeder Patient in allen Dialyseeinrichtungen!
Hier kommt es jedoch oft zu stressigen Situationen und teils unschönen verbalen Wortgefechten mit den Pflegekräften. Hier Beispiele einiger Totschlagargumente: „Wenn alle so wären wie Sie“, „Das ist in unseren engen Zeitplänen nicht möglich“, „Stellen Sie sich nicht so an!“ und vieles mehr. Wir sind als Patienten auch in der Dialyse weiter mündige Bürger! Hier sollte auf sein Recht so wiederkehrend bestanden werden, bis es im Team verstanden wurde und zukünftig eingeplant wird. Keiner des medizinischen Teams sollte vergessen, dass er/sie hier schwerkranke Patienten betreut, die durch die Krankheit teils viele schlechte Tage erleben. Somit haben wir das Recht zu bestimmen, wer in unsere intime Distanzzone 30-50 cm eindringen darf. Sollten wir dabei mit dem Verlassen der Einrichtung bedroht werden, wäre dies ein großes Armutszeugnis in der Menschlichkeit aller Beteiligten.
In patientenfreundlichen Dialyseeinrichtungen sind diese Bitten aber im Normalfall kein Problem, denn hier steht die Hilfe nicht der Schaden im Mittelpunkt für den Patienten.
In den Händen des Pflegepersonals und/oder den Ärzten liegt die Verantwortung für jeden Shunt! Mit gezielter Punktionstechnik, Weitsicht sowie Teamarbeit, kann die Gefäßentwicklung gemeinsam so gesteuert werden, dass der Shunt eine lange Lebensdauer erhalten kann, wenn der Patient nicht an Gerinnungsstörungen etc. leitet, die zum Verschluss beitragen können. Die richtige Wahl eines guten Shuntchirurgen darf als Ausgangspunkt nicht außer Acht gelassen werden. Allen Punkteuren sind bei dilettantischen Shuntanlagen Grenzen in der Ausführung gesetzt. Der Patient wiederum sollte alles mit Interesse beobachten, hinterfragen und bei Fehlentwicklungen, im Eigeninteresse immer intervenieren. Es geht bei alle dem um unsere Lebensqualität, die teils bereits ohnehin schon über 50 %, gegenüber gesunden Mitmenschen reduziert ist, da wir maschinell am Leben erhalten werden müssen.
Martin G. Müller
Spektrum Dialyse.
Quellenangaben:
Bildquelle: Martin G.
Müller
Prof. G. Krönung Wiesbaden
POCUS Punktion - Dialyse aktuell 2022; 26: 38-45
Informationen: Shuntchirurgie für die Dialyse
40 Jahre Shuntchirurgie – Dialyse aktuell 2015; 19 (10): 540 – 546
Der permanente Gefäßzugang für die Hämodialyse – Kompendium Nephrologie 2013; 5 (1)
Anlage, komplikationen und Pflege des Shunt – Die Schwester/Der Pfleger 39 Jahrg 07/00
Vortrag Thomas Lehn – Dialysepatienten Mainz e.V.
Einführung in die Selbstpunktion – Journal Nephrologisches Team – 3/4 2004
Prophylaxe und Diagnose von Shuntproblemen aus nephrologischer und gefäßchirurgischer Sicht – Nephro News Nr. 3 -
2015
Online Tagung der IAD 11.02.2021 - Shunt-Neuanlagen – aktuelle Daten aus Deutschland G. Krönung, Wiesbaden
29. Erfurter Dialysefachtagung 6-7.05.2021 - Das Geschehen im Shunt während der Dialyse: Dr. Gregor Kurp, Koblenz
POCUS Punktion - Dialyse aktuell 2022; 26: 38-45
Lektorat: Jörg Schmitt (Heusweiler/Saar) 2022